 Qu’est-ce que l’histamine ?
Qu’est-ce que l’histamine ?
L’histamine (ß-imidazol-éthylamine - C5H9N3) est une molécule très répandue dans le règne végétal et animal. Découverte au début du XXe siècle par Sir Henry Dale et ses collègues du Wellcome Research Laboratories, il s’agit d’une molécule appartenant au groupe des amines biogènes.
Depuis plus de 80 ans, elle fait l’objet de très nombreuses études dont les résultats ont notamment contribué à l’attribution de trois prix Nobel de Médecine et Physiologie : Sir Henry Dale, D. Bovet et J.W. Black.
Naturellement présente dans l’organisme, l’histamine est considérée comme un véritable médiateur chimique. Elle est largement impliquée dans la physiopathologie de nombreux phénomènes inflammatoires et allergiques (intolérance alimentaire, atopie…).
Toutefois à faibles doses, elle contribue à réguler divers processus physiologiques tels que la sécrétion d’acide gastrique, la neurotransmission, la défense immunitaire ou la microcirculation. Ainsi, ces fonctions lui confèrent tantôt des propriétés pharmacologiques, tantôt une certaine toxicité pour l’organisme.
Les origines de l'histamine
Endogène
Il existe naturellement une production endogène d’histamine dans le corps humain. Celle-ci est majoritairement stockée au sein de vésicules de sécrétion, aussi appelées granules, contenues dans le cytoplasme de certains lymphocytes tels que :
- Les mastocytes tissulaires, très abondants dans les régions périvasculaires ainsi que dans les tissus ayant un contact avec l’extérieur comme la peau, les intestins ou les bronches,
- Les granulocytes basophiles dans le sang.
Dans certains cas, l’histamine peut ne pas être stockée. Elle est alors simplement synthétisée dans les plaquettes sanguines, les cellules dendritiques et dans certaines cellules spécifiques de l’estomac.
L’histamine peut également être synthétisée localement par le microbiote colique. Toutefois, une barrière intestinale non altérée restreint l’histamine dans la lumière intestinale. Par ailleurs, les traitements antibiotiques à large spectre diminuent la quantité d’histamine excrétée, témoignant de façon indirecte de la destruction de la flore bactérienne intestinale responsable de la formation d’histamine endogène.
Enfin, l’histamine est également formée au niveau des neurones cérébraux, d’où elle peut être libérée et régénérée.
Exogène
Elle peut également être apportée par la consommation d’aliments riches en histamine.
Généralement, les aliments les plus riches en histamine sont ceux contenant des levures ou ayant subi un processus de fermentation (pains, fromages, bières, vins, kimchi, sauce soja…). D’ailleurs, une contamination bactérienne due à une mauvaise conservation des aliments est souvent source d’histamine. La présence d’amines biogènes tels que l’histamine est donc considérée comme un marqueur de l’activité microbiologique et sa teneur constitue un indicateur des conditions de stockage des aliments.
D’autres aliments sont naturellement riches en histamine, tels que les aubergines, les tomates, les épinards ou encore les cornichons. De plus, une consommation excessive d’aliments riches en histidine augmente sa synthèse endogène.
Remarque : l’histamine est une molécule thermostable, sa présence au sein des aliments n’est donc pas influencée par la cuisson.
QU’EST-CE QUE LA DIAMINE OXYDASE (DAO) ?
Les enzymes sont des catalyseurs biologiques de réactions. Parmi elles se trouve la famille des enzymes oxydases qui catalysent spécifiquement les réactions d’oxydation (fixation de l’oxygène sur certaines substances organiques). Elles interviennent au sein de fonctions métaboliques importantes dans toutes les cellules vivantes telles que la respiration, la différenciation cellulaire, la signalisation et la lutte anti-infectieuse.
La Diamine Oxydase (DAO) est une oxydase catalysant la réaction :
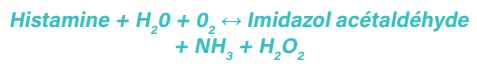
Comme près d’un tiers des enzymes, la DAO est une métalloenzyme. Elle possède un ion cuivre au sein de sa structure, ce qui est nécessaire pour le maintien de son activité catalytique et de sa structure tridimensionnelle.
Le rôle de la DAO
La diamine oxydase (DAO) est donc une enzyme de dégradation de l’histamine.
La principale barrière à l’absorption d’histamine au sein de l'épithélium intestinal est la DAO qui permet la dégradation de l’histamine dans le tube digestif. La DAO protège aussi l’organisme de l’histamine qui est formée de manière physiologique par la flore intestinale.
La localisation de la DAO
La DAO est une enzyme principalement localisée au niveau de la muqueuse intestinale, dans les régions du duodénum et de l’iléon. Sa présence en quantité importante reflète son rôle physiologique de dégradation de l’histamine absorbée par voie digestive. Elle constitue d’ailleurs un marqueur de maturité et d’intégrité de la muqueuse intestinale.
Plus précisément, la DAO est localisée dans le cytoplasme des entérocytes et au niveau des mitochondries. La majeure partie de son activité est localisée au niveau de la partie supérieure des villosités intestinales, c’est-à-dire au niveau des cellules épithéliales matures.
La DAO est également présente au niveau des reins, du foie, du thymus et dans le sang au niveau des neutrophiles et des éosinophiles.
Qu’est-ce que l’intolérance à l’histamine / le syndrome de déficience en DAO ?
L’innocuité de l’histamine tient à l’important système de défense mis en jeu par l’organisme. Toutefois, dans certains cas, l’organisme peut se trouver débordé et l’histamine provoquera des effets néfastes.
Les moyens de défense existants
L’organisme humain est pourvu de systèmes de défense efficaces visant à limiter l’absorption de l’histamine par voie digestive et à réguler l’histamine libérée par les cellules de stockage afin de protéger le corps de ses effets néfastes.
La barrière digestive
Une dose de 1,8 à 4,5 mmol d’histamine instillée au niveau digestif est parfaitement tolérée par le sujet sain, alors qu’une dose de 63 nmol administrée par voie intraveineuse va induire des effets indésirables. Comme en témoigne cette expérience, la barrière digestive joue un rôle primordial pour limiter la quantité d’histamine absorbée par voie orale. Elle est principalement constituée du suc digestif (mucus contenant des glycoprotéines appelées mucines) et de la muqueuse intestinale (constituée d’entérocytes s’opposant au passage de substances non désirées). Cette barrière physiologique constitue un obstacle à tout passage direct de l’histamine entre la lumière intestinale et l’espace intercellulaire.
La barrière enzymatique
Cet axe de défense correspond au catabolisme enzymatique de l’histamine. Il est principalement constitué de l’enzyme diamine oxydase (DAO) qui dégrade l’histamine en dérivés imidazole-acétiques.
Les barrières mécaniques et enzymatiques préservent l’équilibre entre l’histamine ingérée, l’histamine libérée par les cellules de stockage et la capacité de dégradation de l’histamine.
L’intolérance à l’histamine
L’augmentation de la concentration plasmatique en histamine peut avoir plusieurs origines :
Une production endogène excessive
Les concentrations d’histamine dans l’organisme peuvent être influencées par le stress. En effet, les hormones sécrétées durant les réactions de stress peuvent activer directement les mastocytes, entraînant une libération d’histamine et d’autres facteurs pro-inflammatoires.
De plus, certains facteurs peuvent également impacter le métabolisme de l’histamine et être à l’origine d’un débordement des systèmes de défenses de l’organisme. C’est notamment le cas lors de troubles hormonaux, de la consommation trop importante d’aliments histamino-libérateurs (chocolat, tomates…), de la consommation excessive d’aliments riches en histidine, engendrant une augmentation de la synthèse endogène d’histamine, ainsi que d’une exposition à des radiations (rayons X, exposition solaire…).
Une synthèse d’histamine endogène accrue par les bactéries intestinales
Il est à noter que la flore responsable de la synthèse endogène d’histamine est particulièrement abondante en cas de consommation excessive de féculents.
Une augmentation de l’apport exogène d’histamine par l’alimentation
En effet, bien que l’histamine soit rapidement dégradée par la DAO, une ingestion d’histamine dépassant les capacités de détoxification peut être responsable de symptômes liés à une intoxication alimentaire à l’histamine.
Une étude expérimentale chez des volontaires sains consistant en l’ingestion d’histamine à des doses croissantes montre une grande variabilité individuelle vis-à-vis de la dose seuil d’histamine ingérée entraînant l’apparition de symptômes.
Cette sensibilité, plus ou moins importante chez certains sujets, met en lumière le terme souvent utilisé d’intolérance à l’histamine. Les intolérances à l’histamine témoignent d’une susceptibilité individuelle lors de l’ingestion d’histamine à des taux parfaitement supportés par des individus normaux. Ce type d’intolérance entre dans le cadre des réactions pseudo-allergiques alimentaires (ou fausses allergies alimentaires) qui sont définies par la possibilité qu’ont certaines substances d’induire des réactions cliniques mimant l’allergie mais ne répondant pas à un mécanisme immunologique.
On suppose que l’intolérance à l’histamine concerne 1 à 4 % de la population générale, 80 % étant d’âge moyen.
DÉCOUVREZ NOTRE LIVRET DE RECETTES POUR PRÉVENIR ET LUTTER CONTRE L'INTOLÉRANCE À L'HISTAMINELa mise en place d’une alimentation pauvre en histamine se découpe en 3 phases. Pour vous accompagner dans cette démarche, Perrine, notre Diététicienne-Nutritionniste a conçu un livret de recettes disponible en téléchargement gratuit. Ce livret est composé d'astuces et de nombreuses idées recettes élaborées à partir d'aliments pauvres en histamine : |
La déficience en DAO
Approximativement 15 % de la population souffrirait d’une déficience en DAO avec une prévalence plus importante chez les femmes. Il s’agit d’une altération du métabolisme de l’histamine qui se produit lorsque la quantité ou l’activité de l’enzyme DAO est réduite. Ce phénomène peut avoir de nombreuses origines.
- Des prédispositions génétiques concernant l’activité enzymatique,
- La présence de maladies gastro-intestinales,
- La consommation de boissons alcoolisées qui induisent une diminution de l’activité DAO plasmatique,
- La présence de carences vitaminiques (notamment B6 et B12),
- L’ingestion de substances et autres additifs (nitrite de sodium, carnosine…),
- La présence d’un processus tumoral ou la chimiothérapie,
- La présence de pathologies telles qu’une insuffisance rénale, une hépatite virale, une cirrhose hépatique ou une urticaire chronique,
- La prise médicamenteuse d’inhibiteurs enzymatiques.
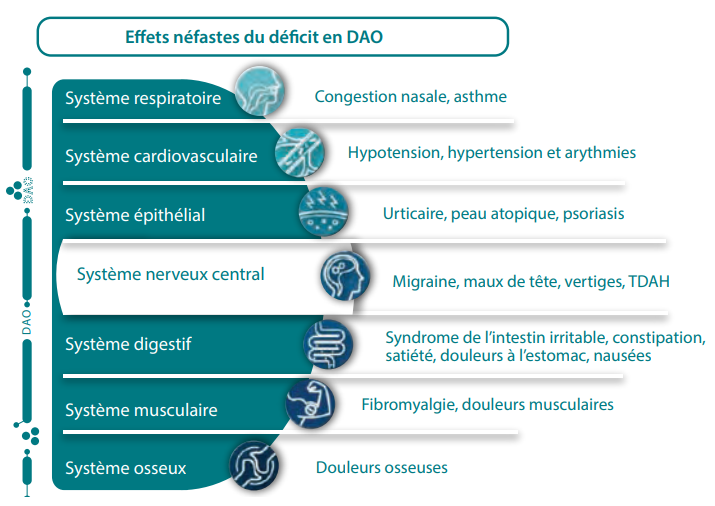 La symptomatologie
La symptomatologie
Elle est liée aux limites de l’organisme à éliminer et dégrader l’histamine, entraînant son accumulation dans le système vasculaire et la stimulation des récepteurs H1 à H4. L’intensité des symptômes est généralement proportionnelle à l’augmentation de la concentration plasmatique en histamine.
Il existe de nombreux symptômes, non spécifiques, et relativement similaires à ceux d’une allergie alimentaire. Cela rend souvent difficile l’identification de l’intolérance.
Les symptômes peuvent être classifiés en 3 principales catégories.
Le système cardiovasculaire
L’histamine est réputée pour induire une crise migraineuse particulière appelée « cluster headache » ou « céphalée de Horton ». Elle se caractérise principalement par une vasodilatation des vaisseaux extra-crâniens avec une rémission partielle de la douleur par compression de l’artère temporale superficielle. Elle peut être associée à d’autres manifestations telles que des vertiges, de la conjonctivite, une obstruction nasale, une rhinorrhée et une augmentation de la température cutanée.
87 % des patients migraineux souffriraient d’une déficience en DAO. Il est à noter que les aliments le plus souvent incriminés dans le déclenchement de migraines sont riches en amines biogènes ou histaminolibérateurs : vin, chocolat, œuf, charcuterie, fromage.
Appareil digestif
Les troubles digestifs peuvent être représentés par une lenteur de digestion, un météorisme, des douleurs et crampes abdominales, des nausées ainsi que des épisodes diarrhéiques. Ces troubles peuvent être isolés ou constituer les manifestions du syndrome du côlon irritable.
Tissus cutanés
La recherche scientifique a montré qu’il existait des perturbations du métabolisme de l’histamine chez les patients souffrant d’urticaire chronique, pouvant résulter d’une hyperperméabilité intestinale et/ou d’un déficit enzymatique dans le catabolisme de l’histamine. D’autres symptômes tels qu’un flush facial dû à une vasodilatation (rougeur et chaleur) ou un prurit très inconfortable peuvent également apparaître.
Les conseils indiqués ci-dessus sont une liste non exhaustive des possibilités d’accompagnement. Ils ne remplacent aucunement un traitement médical ou un avis allopathique.





